
Alergias Alimentarias en Pediatría
2021-08-04 21:32:36
Una de las condiciones más preocupantes cuando se tienen hijos es que estos puedan ser alérgicos ó intolerantes a algún(os) alimento (s). Todo puede comenzar al momento de iniciar la alimentación con leches maternizadas donde una de las intolerancias más comunes es a la proteína de la leche de vaca.
Hay que tener en cuenta que la lactancia materna debería ser exclusiva durante los primeros 6 meses de vida, se sabe que muchas madres no consiguen alcanzar esa exclusividad y tienen que optar por suplementar con fórmulas lácteas incluso hasta administrarlas de manera exclusiva.
Luego de los seis de meses de vida comienzan a incorporarse otros alimentos a la dieta de la guagua y en este momento podría ser determinante para saber que debe comer y que no.
Se define como reacción adversa a un alimento cualquier reacción anómala que pueda atribuirse a la ingesta, contacto o inhalación de un alimento o de sus derivados o de un aditivo contenido en el mismo. Esta definición es muy amplia y engloba patologías muy diversas.
Deben diferenciarse de la aversión alimentaria, que hace referencia al rechazo y donde la reacción desagradable está provocada por emociones asociadas a un alimento, pero no es reproducible cuando el alimento está enmascarado.
La Academia Americana de Alergia publicó en los años 80 un listado de ocho definiciones con el objetivo de unificar conceptos, este listado aún sigue vigente.

Los alimentos contienen distintas proteínas. Cada una de estas proteínas puede actuar como alérgeno. Algunas proteínas son específicas de cada alimento y otras son compartidas por otros alimentos de la misma especie o familia, o incluso de especies alejadas.
Los alimentos implicados en la alergia alimentaria pediátrica son, en orden de frecuencia: huevos, leche de vaca, pescado, frutos secos, frutas y verduras. Cada alimento está compuesto por múltiples componentes, de los cuales solo algunos se comportan como alérgenos. Algunos son específicos y otros están compartidos con otros alimentos.
Clínica
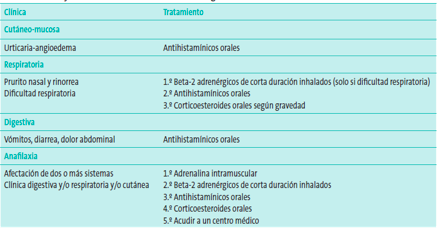
La forma clínica de presentación más frecuente en la edad pediátrica es la afectación cutánea, que se manifiesta como urticaria-angioedema (63,5%), el síndrome de alergia oral (33,6%), la clínica digestiva (24,7%), la anafilaxia (<20%), el broncoespasmo (<10%), la rinitis (<10%) y la anafilaxia inducida por el ejercicio (<5%).
La anafilaxia se define como la afectación sistémica de dos o más órganos simultáneamente, es decir dificultad respiratoria + patología digestiva, dificultad respiratoria + respuesta cutánea etc. Cabe destacar que ante la presencia de broncoespasmo severo es vital consultar el medico de inmediato.
En este cuadro se resumen las distintas manifestaciones clínicas y su manejo farmacológico.
Diagnóstico
El primer paso en el diagnóstico de una alergia a alimentos es un interrogatorio correcto, minucioso, detallado y sistemático, y una exploración física exhaustiva. Es importante conocer los síntomas y signos aparecidos, el contexto en el que sucedió la reacción (por ejemplo, si el niño tenía un proceso infeccioso intercurrente, si podría haber otros alimentos, fármacos u otros factores implicados), el tiempo de latencia entre la ingesta del alimento y el inicio de los síntomas, la cantidad de alimento ingerido, si volvió a comer el alimento sospechoso y cuándo sucedió la reacción alérgica. Los datos obtenidos nos orientarán mucho al tipo de reacción que presentó el niño y qué alimentos o grupos alimentarios debemos sospechar como causantes. A continuación, deberemos investigar si el niño presenta sensibilización IgE (una proteína que aumenta cuando hay procesos alérgicos activados) mediada a los alimentos o alérgenos sospechosos. También descartar otras enfermedades que puedan simularlo si el interrogatorio lo sugiere (pestes, enterovirus, resfriados etc)
La positividad de las pruebas in vitro o in vivo muestra sensibilización IgE mediada a aquel extracto alergénico, pero esta sensibilización debe acompañarse de clínica frente a la exposición al alérgeno específico. Solo si esto sucede podremos hablar de alergia a un alimento.
Tratamiento
El tratamiento de la alergia alimentos sigue siendo básicamente la evitación del alimento implicado y el tratamiento de las reacciones alérgicas en caso de ingesta accidental.
La evitación del alimento debe ser estricta. Deben evitarse el alimento y sus derivados. Los alimentos empaquetados deben estar correctamente etiquetados y antes de ingerirlos hay que comprobar que no contienen el alérgeno implicado. Es importante identificar el alérgeno oculto. No deben mezclarse ni estar en contacto los alimentos que deben evitarse con los que el paciente alérgico va a consumir.
El tratamiento de las reacciones por ingesta del alimento implicado es farmacológico. Se utilizan fundamentalmente adrenalina de administración intramuscular (IM), beta 2 adrenérgicos inhalados, antihistamínicos y corticoesteroides orales, si la situación clínica del paciente lo permite, o bien IM o endovenosos.